回復期リハ科の取り組み
回復期リハビリテーション病棟とは?
回復期リハビリテーション病棟に入院することができる対象患者さんや入院期間は厚生労働省によって定められています。医学的リハビリテーションを集中的に行うための病棟であるため、リハビリテーションの提供体制や病棟環境が一定の基準を満たしていることが求められます。
| 回復期リハビリテーションを要する状態 | 算定上限日数 |
|---|---|
| 脳血管疾患、脊髄損傷、頭部外傷、くも膜下出血のシャント手術後、脳腫瘍、脳炎、急性脳症、脊髄炎、多発性神経炎、多発性硬化症、腕神経叢損傷等の発症後若しくは手術後の状態または技師装着試練を要する状態 | 150日 |
| 高次脳機能障害を伴った重症脳血管障害、重度の頚髄損傷及び頭部外傷を含む多部位外傷 | 180日 |
| 大腿骨、骨盤、脊椎、股関節若しくは膝関節の骨折または二肢以上の多発骨折の発症後または手術後の状態 | 90日 |
| 外科手術または肺炎等の治療時の安静により廃用症候群を有しており、手術後または発症後の状態 | 90日 |
| 大腿骨、骨盤、脊椎、股関節または膝関節の神経、筋または靱帯損傷後の状態 | 60日 |
| 股関節または膝関節の置換術後の状態 | 90日 |
| 急性心筋梗塞、狭心症発症その他急性発症した心大血管疾患または手術後の状態 | 90日 |
相澤病院の回復期リハビリテーション病棟の特徴
急性期病院の中に併設されている環境を活かし、発症後の患者さんは速やかに回復期リハビリテーション病棟に引き継がれます。チーム医療による集中的かつ包括的なリハビリテーションを施行し、最短距離で最大限の回復をめざします。

脳卒中リハビリテーション
予防医学や脳卒中急性期治療の進歩により、脳卒中による日本人の死亡率は、がん、心疾患、肺炎に次ぐ第4位まで低下してきています。しかしながら、中枢神経の損傷は、さまざまな機能障害を引き起こし、日常生活の質を低下させます。
私たちは、患者さんの身体的、精神的、社会的機能の多様性を念頭に、一人ひとりの価値観を重視したリハビリテーションを提供したいと考えています。
一方、近年の神経リハビリテーションは、脳機能画像等の飛躍的な進歩により、成熟脳においても損傷後の可塑性があることが明らかにされており、運動イメージ療法、筋電バイオフィードバック療法、電気刺激療法、ロボット療法などを積極的に活用して最大限の機能改善をめざします。
脳卒中後歩行障害に対するリハビリテーション
脳卒中発症前に歩行が自立していた患者さんについては、中等度以上の高次脳機能障害や非麻痺側の骨関節疾患などがなければ歩行の自立獲得を目標とします。機能障害という制約があるなかでも、安定性と実用的なスピード、歩容の異常が少ない歩行をめざします。
早期からの下肢運動量増加の取り組み
下肢装具を数多く備え、起立・歩行練習を積極的に行い下肢運動量の確保に努めます。


高頻度・高強度の課題特異的トレーニングの実施
歩行の再獲得のために重要なことは、歩行運動という課題を十分に反復することです。体重免荷トレッドミルや免荷式歩行器などを活用して高頻度トレーニングを実施します。


歩行の効率性・対称性改善の取り組み
本来あるべき歩行パターンを学習させる目的で、歩行支援ロボット“HONDA歩行アシスト”を活用しています。歩行運動の“適切さ”を直接体感しながら練習することが可能です。
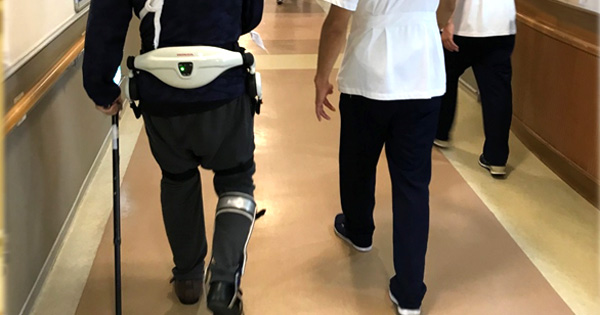
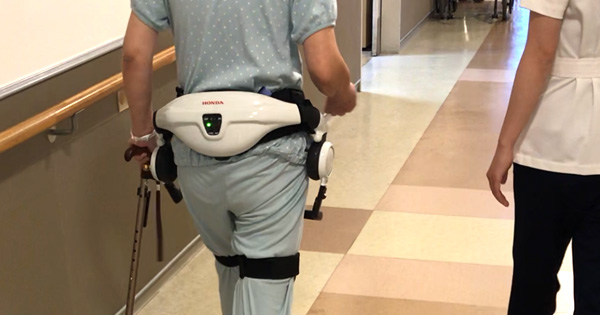
筋電や関節角度を用いたバイオフィードバック療法(ゲイトジャッジシステム)
治療のプロセスを数値化されたデータで示すことで、“気づき”、“自己調節の意識化”、“動機づけ”などに役立ちます。従来の治療と併用することで相乗効果も期待できます。


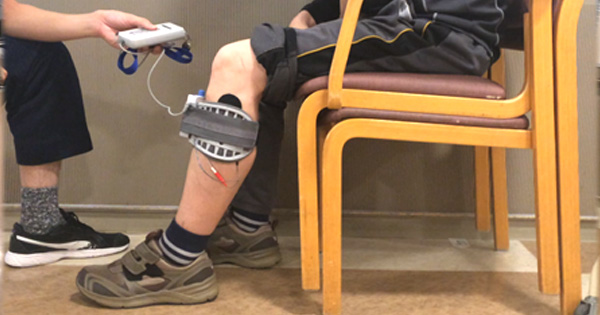
歩行神経筋電気刺激装置(ウォークエイド/NM-F1 )の活用
脳卒中患者の下垂足に対する機能的電気刺激療法には、機能改善をもたらす治療効果があると注目されています。早期から運動療法に併用して効果的な機能改善を引き出します。
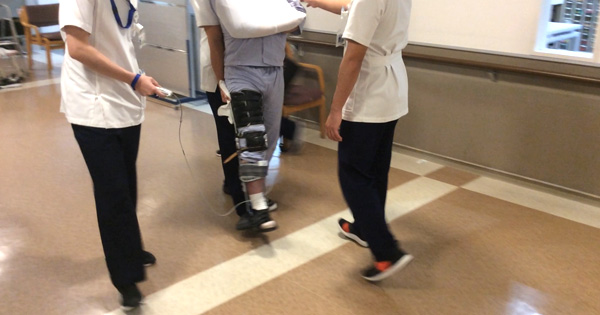

装具カンファレンス
脳卒中歩行障害に対する装具療法は、“歩行機能再建に向けた練習に用いる治療用装具”と“機能の損失を補い日常生活を拡大させる機能代償用装具”に大別されます。どちらにおいても患者さんと共に目指すべき歩行を共有し、適切な装具を用いることが重要です。当院では医師、療法士がカンファレンスを行い患者さんに適した装具を選定します。

脳卒中後上肢障害に対するリハビリテーション
機能障害の程度に関係なく、その人の生活において“役立つ手(腕)”にすることをめざします。そのために、徒手療法、運動イメージ療法、電気刺激療法、装具療法、ロボット療法などを適切に選択し、段階的に、もしくは併用しながらリハビリテーションを進めます。

補助的手段の活用(電気刺激療法+装具療法など)
手指や手関節の随意性を補う目的で、患者さんの上肢機能に応じて電気刺激療法や装具療法を併用します。作業療法士が麻痺手の機能や日常生活上の使用状況を評価しながら、過剰な代償動作や筋疲労が生じない範囲で、速さ、高さ、物品の形状、回数などを設定します。具体的な課題は、患者さんとともに検討し、目標を共有しながら設定していきます。




ロボット療法(ReoGo-J)
通常のリハビリに加えて、ロボット療法を自主練習として併用すると効果的な上肢機能の改善が得られると示されています。
相澤病院でもロボット療法を併用し、上肢機能の効果的な改善に努めています。
一方、ロボット療法は実生活における麻痺手の使用量の改善には寄与しないと報告されており、獲得した機能をどのように生活に結びつけていくか作業療法士とともに取り組むことが重要となります。

高次脳機能障害に対するリハビリテーション
高次脳機能障害に対するリハビリテーションは、損傷した脳組織に対する機能再建と機能的再編成の2つの方法が知られています。
機能再建は、損傷神経回路に対する直接的刺激法であり、ボトムアップ手法とトップダウン制御があります。
機能的再編成は、新しい戦略を用いて代償的に対処していく方法です。
脳の機能回復に向けた可塑性に富む回復期といわれる時期に直接的刺激法と代償法的戦略をバランス良く組み合わせることが重要で、それにより治療効果を高めることができると考えています。


半側空間無視をはじめとする注意ネットワーク障害の客観的評価および症状改善のための介入手段を提供するPCベースのリハビリテーションツール“@Attention”を活用しています。
本システムによる結果と脳画像の相互参照により、視覚認識から空間統合、運動実行に至るどのレベルで病態が発現しているのかを推察すること、さらにリハビリテーション介入による変化を定量的に評価することが可能となります。
失語症に対するリハビリテーション
言語の「聞く」、「話す」、「読む」、「書く」の機能低下を呈す失語症患者さんに対し、有効なコミュニケーション手段の確立を目指します。退院後も外来・訪問・通所リハビリテーションを利用して長期フォローを行っています。
さらに、当院独自の患者会『ほほえみの会』への参加を促し、患者の社会参加の場、家族同士の相談の場を提供しています。


高次脳機能障害患者に対する運転再開支援について
脳卒中・脳外傷後に自動車運転の再開を望む患者さんは多く、医療者の関わりは重要です。医療機関の役割は“一定の病気等”の診断、自動車運転に影響する認知機能や運転操作能力の評価、指導・助言、リハビリテーションの実施、診断書の作成であります。
相澤病院では、神経心理学的検査、ドライブシミュレーター検査、教習所での実車評価を組み合わせて包括的に運転適性を判断しています。
現在、圏域内の3校の自動車学校(信州塩尻自動車学校、信州松本つかま自動車学校、穂高自動車学校)と連携して支援体制を構築しております。

KM式安全運転助言検査をもとに修正された簡易自動車運転シミュレーター(SiDS)を導入して、運転適性判断の一助としています。病気や交通事故などにより、高次脳機能障害を有した運転免許保有患者さんの運転再開可否の診断を支援するための検査システムで、認知反応検査、タイミング検査、走行検査、注意配分検査で構成されています。




高次脳機能障害者に対する就労支援について
相澤病院は、同一法人内に急性期・回復期・生活期というすべての領域を有しており、一貫した支援体制を構築することが可能です。必要な患者さんには就労を目標として掲げるとともに、地域の保健・福祉・就労支援施設などと連携して就労支援を行っています。
摂食嚥下障害に対するリハビリテーション
摂食嚥下障害は“食べる機能の異常”を呈した病態です。疾病により引き起こされるだけでなく、加齢や低活動、低栄養、認知機能低下などによっても生じるものです。
高齢者においてはこれらの要因が重複して存在することが多く、それぞれの原因に対して的確な評価に基づいた治療介入を各専門職と共同して進めて行きます。
食べることは生きるために必要なエネルギーを得る手段であると同時に“生きる喜び”にもつながる大切な行為であります。私たちは人生の質の向上に寄与するよう努めていきます。

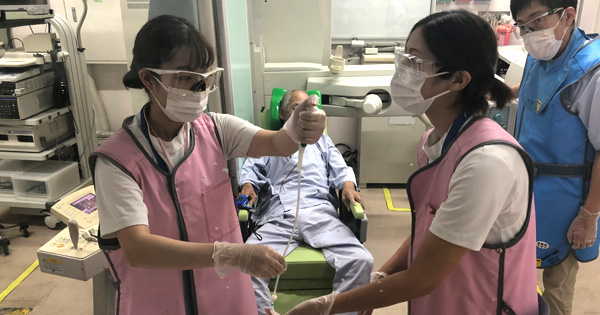
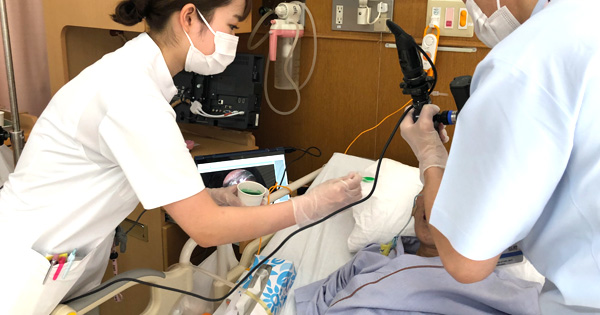
頸部電気刺激療法(バイタルスティム/ジェントルスティム)の活用
頸部電気刺激療法は“筋収縮を目的とした電気刺激”と“神経への感覚入力を目的とした電気刺激”の2つに大別されます。患者さんの病態に応じて選択し効果的な改善をめざします。
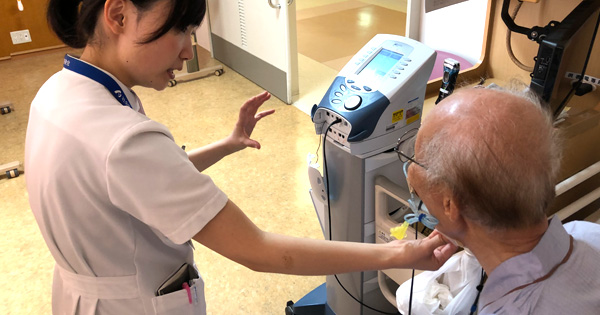
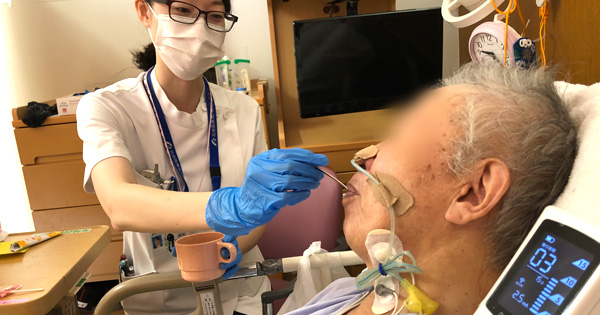
聴覚リハビリテーション
当院の耳鼻咽喉科では補聴器外来を開設しております。基本的な対策としては補聴器を用いて聞き取りに必要な音を脳に伝え、聞き取りを改善させることを目指します。聞こえる新しい大きな音を不快に感じる方もいますので、医師、認定補聴器技能者、言語聴覚士が連携して補聴器に耳を慣らしていけるようにこまめな調整を行います。聴覚リハビリテーションでは、生活上のお困り事を聴取し、雑音や複数音声の中から効率よく“ことば”を拾い理解する練習を行い、聞き取り能力を最大限に引き出せるように支援します。


運動器リハビリテーション

高齢化が進み、運動器疾患が原因で要介護状態に至る割合は増加傾向にあります。
特に、骨粗鬆症に伴う脆弱性骨折や変形性関節症による人工関節置換術後のリハビリテーションは、回復期リハビリテーション病棟において重要な疾患です。その多くは高齢者であることから、整形外科医を中心とした専門職種からなるチームにより共同管理を行うことが重要です。
一方、相澤病院は、山岳事故や交通外傷等による若年の救急搬送患者さんも多く、早期の社会復帰を目指して集中的なリハビリテーションを実施しています。
物理療法の活用
人工膝関節置換術後の電気刺激療法は、単なる筋萎縮予防としてだけではなく、感覚入力による中枢神経の活性化や運動機能低下に効果的であると報告されており、運動制御の改善を目的に積極的に活用しています。
また、物理療法は急性痛に対してもエビデンスレベルが高いことが示されており、疼痛の原因となる病態を把握し、適切な物理療法を選択のうえ運動療法との併用をしています。
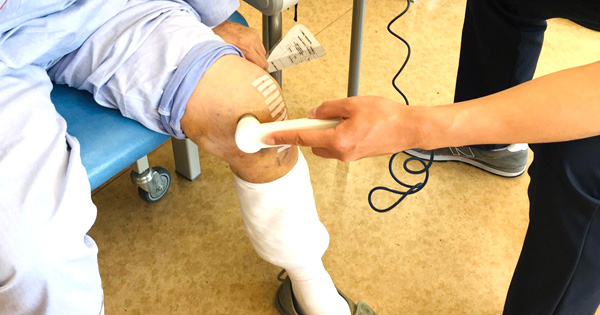
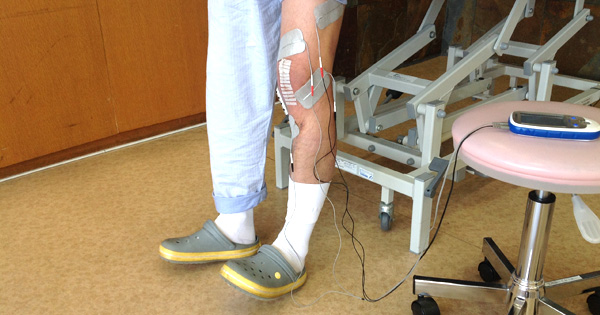
二次骨折予防の取り組み
骨粗鬆症性骨折後は再骨折リスクが高く“骨折が切迫した状態”といわれています。回復期リハビリテーション病棟では、骨粗鬆症性骨折後の患者さんに対して二次骨折予防の取り組みをおこなっています。
日常生活動作と手段的日常生活動作
日常生活動作の自立はもちろん、手段的日常生活動作練習を積極的におこなっています。必要な患者さんに対しては、医療機関外でのリハビリテーションを計画し実施します。



リハビリテーション栄養に対する取り組み
リハビリテーションをおこなっている患者さんの多くに、低栄養やサルコペニアを認めることが明らかとなっています。
低栄養は、日常生活動作や摂食嚥下機能の回復に影響を及ぼします。一方、栄養状態が改善した患者さんにおいては、日常生活動作が向上することが報告されています。
この事実からもリハビリ内容を考慮した栄養管理、栄養状態に配慮したリハビリの実践が求められています。
当院回復期リハビリテーション病棟では、多職種が集まり週1回の栄養カンファレンスを開催し、栄養状態の維持・改善に努めています。

体組成分析装置(InBody S10)の活用
栄養評価の基本は、身長、体重、年齢、性別より算出するBMIや基礎代謝量の推定です。また、体重の増減やBMI、四肢周囲長などを用いて低栄養か否かの推定が可能です。
これらの評価項目の重要性はいうまでもありませんが、骨格筋量の減少と筋力の低下との関連は、体重とは無関係です。体組成分析装置では、骨格筋量や脂肪量の直接的な評価が可能であり、従来の栄養評価の欠点を補うことができます。
当院回復期リハビリテーション病棟でも必要な患者さんには、体組成分析装置を用いて病態管理に活用しています。
活動量計(オムロンヘルスケア HJA-750C)の活用
食事摂取量の低下や運動量の増加などの要因で、摂取エネルギー量を消費エネルギー量が上回ると体重減少に繋がります。急激な体重減少は骨格筋量の減少や全身状態の悪化を招く可能性があります。当院では活動量計を用いることで患者さん1日の消費カロリーを把握し、栄養士とも連携し適切な栄養量の提供に努めています。また、再発予防を念頭に退院後の活動量を確保するための動機づけとしても活用しています。
認定資格・対外活動および運営実績
認定資格取得状況
- 認定理学療法士・脳卒中(日本理学療法士協会)5名
- 認定理学療法士・運動器(日本理学療法士協会)1名
- 認定言語聴覚士・失語・高次脳(日本言語聴覚士協会)1名
- 認定言語聴覚士・摂食嚥下(日本言語聴覚士協会)1名
- 認定言語聴覚士・発声・構音(日本言語聴覚士協会)1名
- 3学会合同呼吸療法認定士(3学会合同呼吸療法認定士認定委員会)4名
- 日本糖尿病療養指導士(日本糖尿病療養指導士認定機構)1名
- 中信地区糖尿病療養指導士(長野県糖尿病療養指導士会)3名
- 日本摂食嚥下リハビリテーション学会認定士 1名
- NST専門療法士(日本臨床栄養代謝学会)1名
- 骨粗鬆症マネジャー(日本骨粗鬆症学会)2名
- 医療経営士3級(日本医療経営実践協会)1名
- 介護予防推進リーダー(日本理学療法士協会)1名
- 両立支援コーディネーター基礎研修修了(労働者健康安全機構)2名
- 認知症ケア専門士(日本認知症ケア学会)1名
- 福祉住環境コーディネーター2級(東京商工会議所)6名
- AHA BLSインストラクター1名
対外活動
学会発表
- 高井浩之 回復期セラピストマネジャー取得後の取り組みについて
回復期リハビリテーション病棟協会 第47回研究大会 in米子,2026年2月6日~2月7日,鳥取県(米子コンベンションセンター). - 五島伶奈 回復期リハビリテーション病棟における栄養カンファレンスの関わりで経口摂取に繋げた一症例~作業療法士視点からの介入~
回復期リハビリテーション病棟協会 第47回研究大会 in米子,2026年2月6日~2月7日,鳥取県(米子コンベンションセンター). - 勝野健太 リハビリテーションスタッフの説明力向上に向けた意識調査と教育効果の検討
回復期リハビリテーション病棟協会 第47回研究大会 in米子,2026年2月6日~2月7日,鳥取県(米子コンベンションセンター). - 遠山沙紀 ボツリヌス毒素療法と短期入院により患者が望む復職に繋げた一症例
リハビリテーション・ケア合同研究大会 大阪2025,2025年11月21日~11月22日,大阪府(マイドームおおさか). - 森本隆博 回復期病棟における装具カンファレンス実施時期の変更前と変更後直近3年の入棟期間の比較
リハビリテーション・ケア合同研究大会 大阪2025,2025年11月21日~11月22日,大阪府(マイドームおおさか). - 新島佑輔 左被殻出血事例に対する入院から外来リハビリテーションを通じた自動車運転再開と復職の関わり
第59回日本作業療法学会,2025年11月7日~11月9日,香川県(サンポートホール高松,かがわ国際会議場,あなぶきアリーナ香川). - 堀田健斗 小脳性運動失調と後索路性運動失調を併発したvon Hippel-Lindau病患者の理学療法の経験
第23回日本神経理学療法学会学術大会,2025年10月31日~11月1日,石川県(石川県立音楽堂). - 西村麻由子 超高齢の大腿骨顆上粉砕骨折に対し一期的腫瘍用人工膝関節置換術と早期リハビリテーション介入した一症例
第9回日本リハビリテーション医学会秋季学術集会,2025年10月23日~25日,北海道(旭川市民文化会館). - 藤澤太一 当院における大腿骨近位部骨折後の一年以内の対側骨折患者の特徴
第27回日本骨粗鬆症学会,2025年9月12日~14日,千葉県(幕張メッセ). - 藤澤太一 退院先別にみた大腿骨近位部骨折術後患者の骨粗鬆症治療開始率について
第12回日本脆弱性骨折ネットワーク学術集会,2025年3月7日~8日,福岡県(北九州国際会議場). - 勝野健太 回復期リハビリテーション病棟での失語症患者における心理的支援と集団交流を通じて意欲が向上した症例に関する一考察
第45回回復期リハビリテーション病棟協会研究大会,2025年2月21日~22日,北海道(札幌コンベンションセンター). - 堀田健斗 回復期病棟におけるリハビリテーション栄養へのチームアプローチの報告 ~食事摂取不良による骨格筋量低下、自律神経障害を伴うギラン・バレー症候群患者の症例を通して~
第45回回復期リハビリテーション病棟協会研究大会,2025年2月21日~22日,北海道(札幌コンベンションセンター). - 藤澤太一 回復期リハビリテーション病棟入棟後も左肩関節痛が遷延した ICU-acquired weaknessの一症例
第45回回復期リハビリテーション病棟協会研究大会,2025年2月21日~22日,北海道(札幌コンベンションセンター). - 新島佑輔 左半球病変後に右半側空間無視を呈した亜急性期脳卒中患者の無視症状及びADLの経過
第58回日本作業療法学会,2024年11月9日~10日,北海道(札幌コンベンションセンター). - 中田佳佑 前大脳動脈領域の脳梗塞2症例に認めた上肢運動症状の臨床的特徴
第58回日本作業療法学会,2024年11月9日~10日,北海道(札幌コンベンションセンター). - 中田佳佑 A trial of Occupational therapy and international medical collaboration for Australian stroke case: a case report
第8回アジア太平洋作業療法学会,2024年11月6日~9日,北海道(札幌コンベンションセンター). - 藤澤太一 OLSチームの協働による患者追跡調査の実施状況について
第26回日本骨粗鬆症学会,2024年10月11日~13日,石川県金沢市. - 望月崇 当院における大腿骨近位部骨折後患者の歯科口腔外科の受診率および歯科治療の介入率について
第26回日本骨粗鬆症学会,2024年10月11日~13日,石川県金沢市. - 熊谷夏海 大腿骨近位部骨折患者における運動機能の回復に術後の荷重制限が与える影響
第43回関東甲信越ブロック理学療法士学会,2024年10月5日~6日,千葉県(幕張メッセ国際会議場). - 新島佑輔 外傷性くも膜下出血事例に対する趣味活動や会計業務の再開に向けた訪問リハビリテーションの経過報告
第39回長野県作業療法学術大会,2024年6月23日,松本市内. - 高井浩之 当科における装具カンファレンスの取り組みについて
回復期リハビリテーション研究大会,2024年3月8日~9日,熊本. - 百瀬大昂 歩容の経過を確認した重度感覚障害を呈した脳卒中片麻痺の一症例
回復期リハビリテーション研究大会,2024年3月8日~9日,熊本. - 石川裕貴 T-Supportの短期間使用により足関節底屈モーメントのタイミングが改善した一例
回復期リハビリテーション研究大会,2024年3月8日~9日,熊本. - 藤澤太一 大腿骨近位部骨折術後患者に対する骨粗鬆症治療継続率向上に向けた取り組み
リハビリテーション・ケア合同研究大会 広島2023,2023年10月26日~27日,広島. - 黒岩京香 若年脳梗塞患者に対する歩行再建~歩容改善に主眼を置いた介入~
リハビリテーション・ケア合同研究大会 広島2023,2023年10月26日~27日,広島. - 高井浩之 慢性期脳卒中片麻痺患者に対するボツリヌス毒素療法と集中的リハビリテーションの効果
第42回関東甲信越ブロック理学療法士学会,2023年10月14~15日,埼玉. - 熊谷拓哉 半側空間無視と姿勢定位障害を呈し、麻痺側身体の使用が低下していた症例が歩行獲得に至るまでの関わり
第42回関東甲信越ブロック理学療法士学会,2023年10月14~15日,埼玉. - 笠原真紀 血栓溶解療法と経皮的血栓回収術施行後に非流暢性失語とジャルゴン失書を認めた右利き左半球損傷の一例
第46回日本高次脳機能障害学会学術総会,2022年12月2~3日,山形. - 勝野健太 外国語話者の失語症者に対する介入
第23回日本言語聴覚学会,2022年6月24~25日,新潟. - 梅田一輝 高次脳機能障害者に対する自動車運転再開支援の事後調査
第39回 回復期リハビリテーション病棟協会研究大会,2022年2月4~5日,東京. - 五島伶奈 当院における自動車運転支援体制構築に至るまでの課題とその対応
第39回 回復期リハビリテーション病棟協会研究大会,2022年2月4~5日,東京. - 百瀬大昂 脳卒中重度片麻痺患者に対する歩行再獲得に向けた取り組み
第39回 回復期リハビリテーション病棟協会研究大会,2022年2月4~5日,東京. - 平林一憲 人工股関節置換術術後患者に対するHONDA歩行アシストによる歩行トレーニングの効果~歩行中の股関節伸展角度に着目して~
第39回 回復期リハビリテーション病棟協会研究大会,2022年2月4~5日,東京. - 高井浩之 脳血管障害性パーキンソンニズムの小刻み歩行に対しHONDA歩行アシストが与える効果
第39回 回復期リハビリテーション病棟協会研究大会,2022年2月4~5日,東京. - 横堀結真 右片麻痺・失語症を呈した脳卒中患者に対して復職支援を行った一例
第29回職業リハビリテーション研究・実践研究会,2021年11月10日,東京 - 藤澤太一 大腿骨近位部骨折術後患者に対する骨粗鬆症治療開始率向上に向けた取り組み
第48回日本股関節学会学術集会,2021年10月22日~23日,奈良. - 小坂俊洋 大腿骨近位部骨折術後患者におけるリハビリテーション終了時の行動範囲と日常生活動作との関連
第48回日本股関節学会学術集会,2021年10月22日~23日,奈良. - 冨田葵 若年の失語症患者が原職復帰に至るまでのSTの関わりについて
第22回日本言語聴覚学会,2021年6月19日,愛媛. - 高井浩之 前大脳動脈梗塞による重度下肢麻痺患者に対する歩行獲得に向けた取り組み
第18回日本神経理学療法学会学術大会,2020年11月28日~29日,京都.
座長
- 並木幸司 リハビリテーション・ケア合同研究大会 兵庫2021
- 高井浩之 リハビリテーション・ケア合同研究大会 兵庫2021
- 石川裕貴 リハビリテーション・ケア合同研究大会 兵庫2021
- 藤澤太一 リハビリテーション・ケア合同研究大会 兵庫2021
- 小坂俊洋 リハビリテーション・ケア合同研究大会 兵庫2021
- 樋口貴也 リハビリテーション・ケア合同研究大会 兵庫2021
- 勝野健太 リハビリテーション・ケア合同研究大会 兵庫2021
論文・雑誌
- 横堀結真 相澤病院医学雑誌第19巻 2021年
- 藤澤太一 相澤病院医学雑誌第19巻 2021年
- 石川裕貴 相澤病院医学雑誌第21巻 2023年
講師・講演
- 高井浩之 認定技術研修会『一次救命処置』(講師)2023年8月19日
- 石川裕貴 中信ブロック研修会『脳卒中の装具療法』(講師)2023年1月28日
- 高井浩之 信州リハビリテーション専門学校『脳神経機能障害学Ⅱ』(講師)2022年11月
- 藤澤太一 骨粗鬆症オンラインカンファレンス(講師)2022年10月18日
- 高井浩之 認定技術研修会『一次救命処置』(講師)2022年8月20日
- 藤澤太一 アステラス製薬株式会社主催,骨粗鬆症を考える会,大腿骨近位部骨折術後患者に対する当院の二次骨折予防の取り組み,2021年6月15日
- 西村直樹 旭化成ファーマ株式会社オンライン社内研修会,大腿骨近位部骨折後の二次骨折予防の取り組み,2021年4月19日
- 西村直樹 帝人ファーマ株式会社主催WEB講演会,先端機器を活用した脳卒中後リハビリテーションの実践,2021年1月23日
- 西村直樹 帝人ファーマ株式会社主催,第5回ウォークエイドUser’s meeting in北海道,脳卒中歩行障害に対するリハビリテーション,2020年10月17日
- 望月崇 大切な骨を守るために 骨粗しょう症と転倒予防,2020年1月28日,松本.
運営実績
運営指標
| 主要項目 | 2020年度実績月平均 (2020年4月~2021年3月) |
2021年度実績月平均 (2021年4月~2022年3月) |
2022年度実績月平均 (2022年4月~2023年3月) |
|---|---|---|---|
| 新入院数(人) | 34.9 | 37.2 | 29.3 |
| 病床利用率(%) | 92.8 | 94.4 | 89.8 |
| 在院日数(日) | 39.7 | 40.8 | 44.7 |
| 在宅復帰率(%) | 95.2 | 97 | 92.8 |
| 重症患者率(%) | 36.1 | 34.4 | 46 |
| 重症患者の4点以上改善率(%) | 84.9 | 88.1 | 80.1 |
| リハビリ提供量(休日) | 6.1 | 5.6 | 6.3 |
| リハビリ提供量(休日以外) | 6.1 | 5.6 | 6.2 |
| 実績指数 | 85.8 | 82 | 82 |
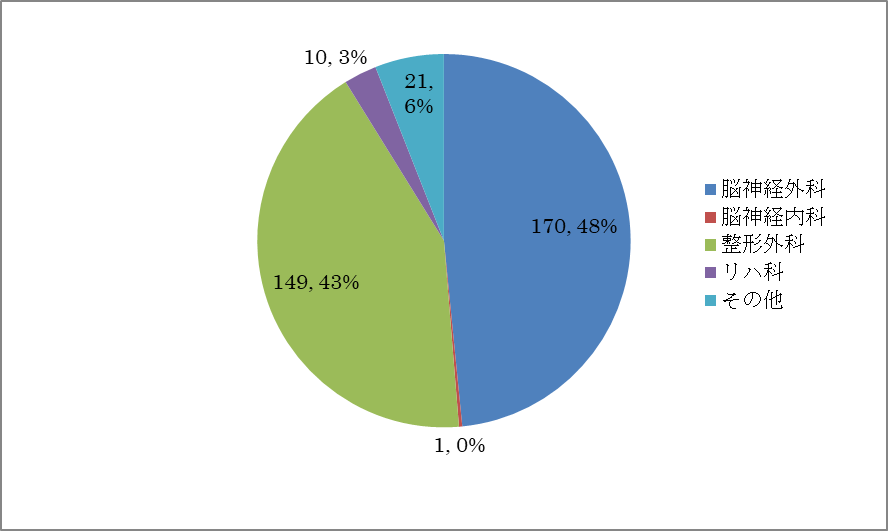
入棟疾患内訳
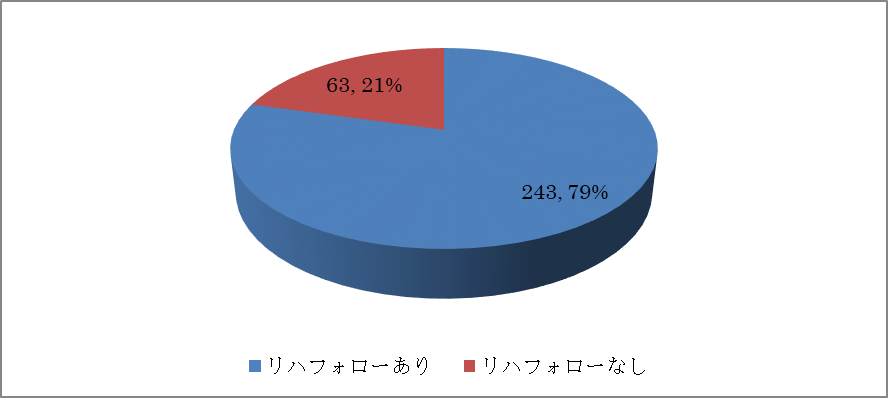
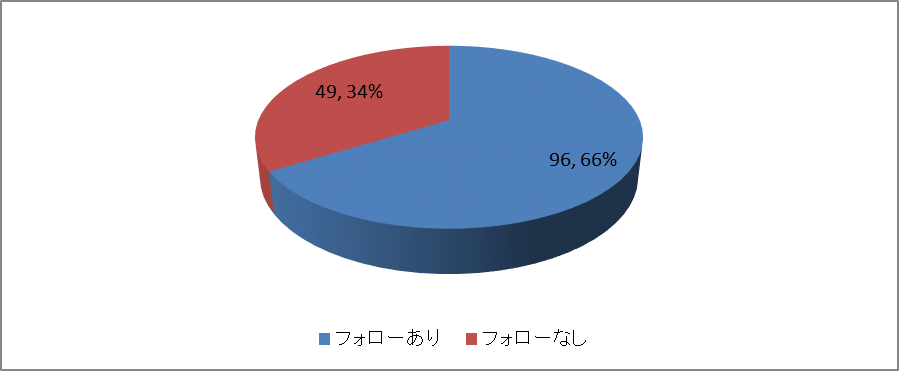
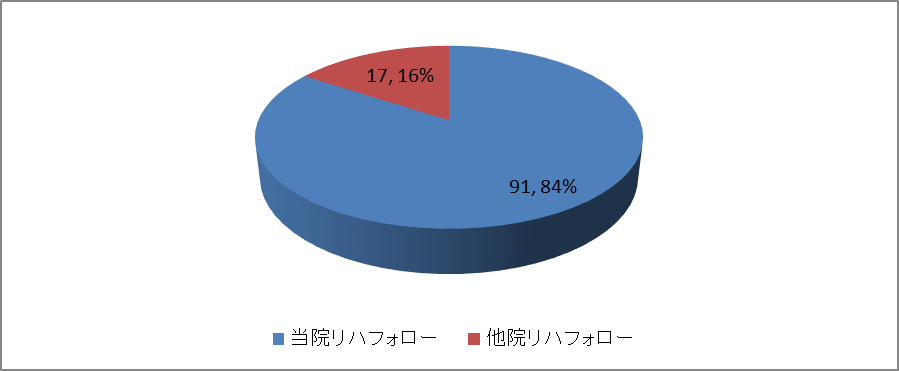
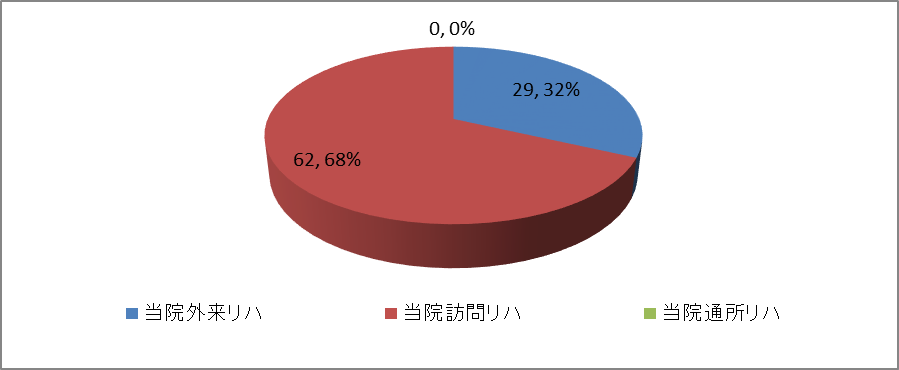
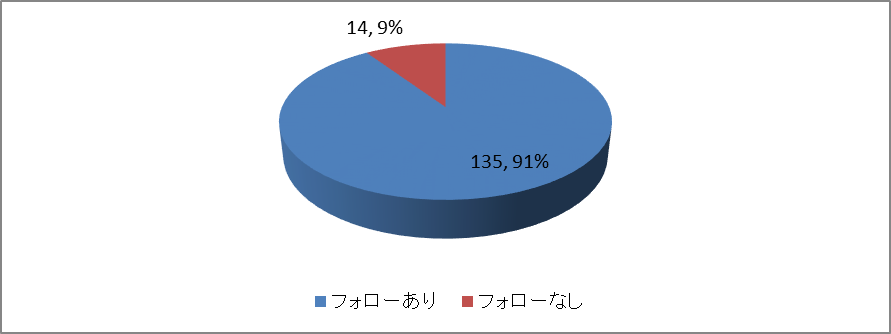
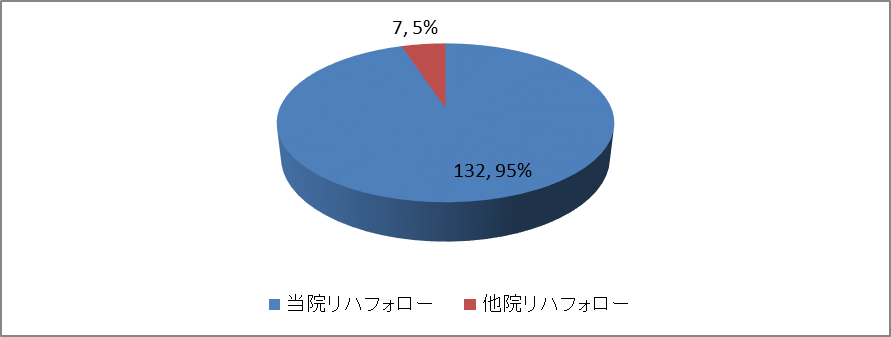
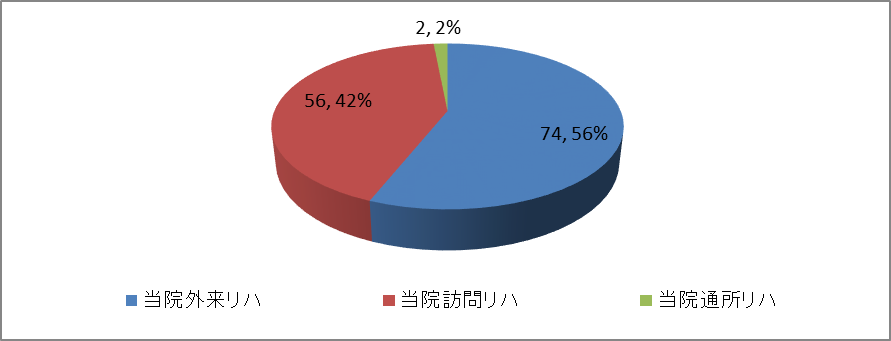
全退院患者のリハビリフォロー状況